Una arritmia es una alteración del ritmo cardiaco. Esta alteración del ritmo pueden ser con pulsaciones muy rápidas (Taquicardias) o con un ritmo lento (bradicardia).
Pueden aparecer en cualquier etapa de la vida. Algunas son por alteraciones genéticas, pero la gran mayoría son adquiridas. Las alteraciones del ritmo pueden presentarse en corazones sanos o en corazones con cardiopatías estructurales (Infarto de miocardio, miocardiopatías, cardiopatías congénitas, etc…).
Los síntomas de las alteraciones del ritmo son muy variados. Así, las arritmias pueden causar síntomas como palpitaciones, mareo, síncope (perdida de conciencia), dolor torácico, muerte súbita, etc… pero también pueden pasar inadvertidas y detectarse casualmente cuando se realizan pruebas diagnósticas.
Las “arritmias” pueden ser paroxísticas (aparecen y desaparecen en minutos u horas), o permanentes (establecidas para siempre).
Técnicas diagnósticas para las alteraciones del ritmo
Para su diagnóstico es necesario demostrar que existe una alteración en la actividad eléctrica cardiaca. Lo primero que se debe realizar es un estudio cardiológico para descartar alguna cardiopatía asociada.
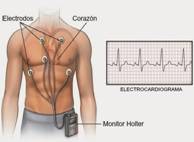
La prueba diagnóstica por excelencia y definitiva es poder registrar la alteración del ritmo en un electrocardiograma. Esta prueba se realiza sin molestias para el paciente, es rápida y de forma ambulatoria. EL principal problema de está técnica es que registra la actividad eléctrica cardiaca en un momento determinado y si en ese tiempo no existe alteración del ritmo puede no quedar registrado. Con el objetivo de intentar registrar la arritmia se utilizan registros de electrocardiogramas que pueden durar días, semanas e incluso años, es lo que se denomina HOLTER de electrocardiograma (figura 1). EL Holter más habitual se realiza de forma ambulatoria y el paciente se marcha a su domicilio con una grabadora que continuamente registra la actividad del corazón durante uno o varios días. Por el contrario, el Holter que registra años de actividad eléctrica se implanta de forma mínimamente invasiva debajo de la piel (subcutáneo) se denomina Holter implantable (Figura 2). Esta técnica se usa para pacientes que no se han conseguido registrar de forma convencional con el electrocardiograma y presentan clínica de larga evolución o severa (pérdida de conciencia, palpitaciones de larga evolución, etc…). Son tan reducidos que casi no se notan. De esta manera se puede “monitorizar” el ritmo del corazón durante años, de manera que si el paciente presenta alguna clínica se podrá posteriormente analizar cual fue su causa.
|
Figura 1.- Holter electrocardiograma |
 Figura 2.- Modelos Holter-implantables Figura 2.- Modelos Holter-implantables |
Una vez diagnosticada la alteración del ritmo cardiaco, el cardiólogo aconsejará los distintos tratamientos de que se dispone hoy día y que dependerá del problema del ritmo que se trate.
Estos tratamientos pueden ser medicamentos, marcapasos o desfibriladores y/ o técnicas para curar definitivamente estas alteraciones del ritmo mediante la ablación del sustrato que produce la arritmia.
Los medicamentos suelen ser la primera estrategia y son los más usados. Pero éstos realmente no “curan” la arritmia, sino que sirven para revertir el episodio y/o para que aparezcan menos crisis. Algunos pacientes no los toleran por sus efectos secundarios por lo que la efectividad de éstos no es muy elevada.
Cuando las crisis de arritmias son frecuentes, mal toleradas, y/o los fármacos no consiguen controlarlas, se aconseja la realización de Estudio Electrofisiológico con el objetivo de valorar la posibilidad de ablación de la arritmia.
Estudio electrofisiológico
Es una técnica invasiva, que se realiza con anestesia local. Realmente es un cateterismo pero con el objetivo de estudiar la actividad eléctrica del corazón. A través de la ingle se introducen catéteres electrodos. Estos catéteres son un cables que situados en distintas partes del corazón (aurículas, ventrículos, anillo aurículo- ventricular, etc..) nos informan de cómo es la actividad eléctrica en situación normal y durante la taquicardia. Nos sirve además para estimular desde distintas partes de corazón y conocer si el impulso eléctrico va por el sistema normal o existen vías (cortocircuitos), responsables de las alteraciones del ritmo.
El paciente suele estar despierto y colabora durante el estudio.
Una vez conocido el mecanismo de la arritmia se puede, a través de catéteres que aplican radiofrecuencia (calor) o frío (crioablación), conseguir la desaparición de esos cortocircuitos, curándose la arritmia en el 90-98% de las ocasiones, con escasas complicaciones. El procedimiento puede durar desde 30 minutos hasta horas según la localización y la facilidad de la inducción de la taquicardia.
Una vez finalizado el procedimiento el paciente debe guardar reposo unas horas para evitar complicaciones en la zona de punción. Habitualmente a las 24 horas se procede al alta.
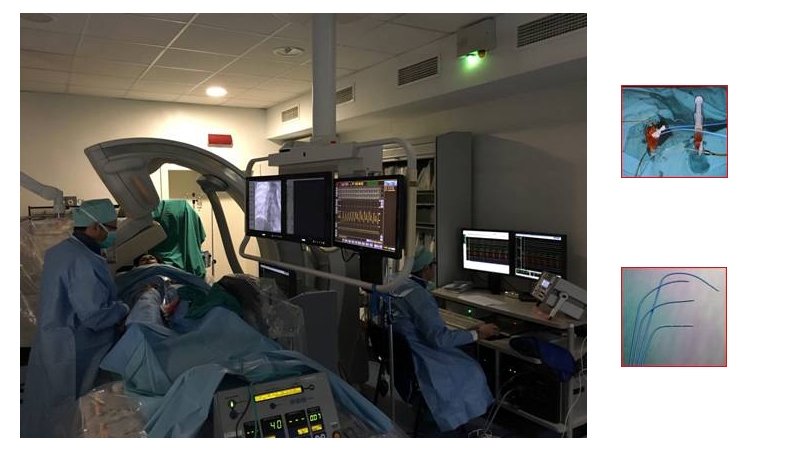
CARTO, Cartografía electro-anatómica de última generación
Con esta nueva tecnología incorporada recientemente dentro de nuestra cartera de servicios, se consigue una reconstrucción endocavitaria tridimensional completa. Esto permite la identificación de áreas de precocidad, circuitos reentrantes o áreas de cicatriz que favorezcan la alteración del ritmo cardíaco. En este enlace te dejamos toda la información acerca del sistema de cartografía para el tratamiento de las arritmias complejas.
Tabla basculante ( Tilt test)
El síncope (pérdida de conciencia), es un cuadro agudo de difícil diagnóstico ya que suele ser debido a que las causas que lo producen suelen durar muy poco tiempo y es complejo registrar lo que sucede en ese momento. Cualquier paciente con síncope debe ser valorado por un cardiólogo que realizará distintas exploraciones para intentar llegar al diagnóstico. Una de ellas es el test de la tabla basculante encaminada a confirmar los síncopes de causa vasovagal. Éstos se producen por una alteración neurovegetativa que produce un enlentecimiento importante de la frecuencia cardiaca o una hipotensión marcada, o ambas cosas simultáneamente.
Esta prueba se realiza de forma ambulatoria (no precisa ingreso), y consiste en registrar un electrocardiograma y la tensión arterial de forma continua con el paciente tendido en una camilla durante 5 minutos. Tras éstos la camilla se incorpora unos 70 grados y se deja en esa posición durante 20-30 minutos. Si tras ese tiempo no aparecen síntomas se administrará un fármaco para intentar desencadenar el cuadro sincopal. Se esperan otros 20 minutos controlando la tensión arterial y el ritmo cardiaco. Si la causa es “vasovagal” el paciente presentará pérdida de conciencia secundaria a la hipotensión, a la bajada intensa de la frecuencia o a una causa mixta.
Una vez finalizado, incluso aunque haya desarrollado cuadro sincopal el paciente se marcha a su domicilio.
Estimulación cardiaca sin cables
Cuando el ritmo cardiaco es lento puede tratarse de un problema importante. El paciente puede presentar cansancio o mareos. Si no se trata correctamente, puede incluso llevar hasta la muerte. En muchas ocasiones el tratamiento de estas alteraciones del ritmo precisa de un tratamiento con estimulación cardiaca externa (marcapasos). Clásicamente estos dispositivos se implantan debajo de la piel y a través de una vena se introduce un cable hasta las cavidades cardiacas. Es una técnica relativamente sencilla y bajo anestesia local. Pero presenta ciertos inconvenientes como son:
1) Estéticos: pues a pesar de ser de pequeño tamaño sobresalen ligeramente la zona de la piel que se encuentra encima de ellos, junto con la cicatriz. En algunas ocasiones el paciente nota ciertas molestias que duran un tiempo.
2) Infecciones: como cualquier intervención la “bolsa” donde se introduce el marcapasos puede infectarse siendo una complicación compleja de solucionar y que a veces lleva a la necesidad de retirarlo.
3) Problemas con el cable: En ocasiones el cable, debido al rozamiento con distintas estructuras, puede dañarse, impidiendo el normal funcionamiento del marcapasos. Para evitar estas complicaciones y molestias, se ha desarrollado la estimulación sin cables, y esta posibilidad está ganando en la actualidad un gran y esperanzador desarrollo.
Consiste en la implantación de un marcapasos, mucho más pequeño que los subcutáneos, dentro del ventrículo derecho sin necesidad de un cable añadido.
 Se realiza bajo anestesia local, a través de la vena femoral, se lleva este pequeño dispositivo (Figura) a la punta del ventrículo derecho. Una vez situado y comprobado su correcto funcionamiento se retira el introductor femoral y el paciente se va da alta a las 24 horas. En la actualidad solo está disponible para casos que precisan un marcapasos monocameral, pero se espera un gran desarrollo tecnológico en los próximos años que permita el implante sin cables bicameral.
Se realiza bajo anestesia local, a través de la vena femoral, se lleva este pequeño dispositivo (Figura) a la punta del ventrículo derecho. Una vez situado y comprobado su correcto funcionamiento se retira el introductor femoral y el paciente se va da alta a las 24 horas. En la actualidad solo está disponible para casos que precisan un marcapasos monocameral, pero se espera un gran desarrollo tecnológico en los próximos años que permita el implante sin cables bicameral.